"医療情報システムの今後"
東部医師会理事 渡邊健志
3月よりマイナンバーカードを健康保険証としての使用が可能になる顔認証システムが開始される予定でしたが、諸々の事情で10月まで延期になるとの通達がありました。デジタル庁の創設に伴い行政システムの変革が期待されているだけに出鼻を挫かれた格好です。
先進国ではマイナンバーカードの様な共通番号制度が普及している国が多くコロナ禍での給付金も迅速にできたようです。日本は給付金支給に時間と莫大な経費(約1500億円)が掛かりIT後進国であることが露呈しました。調べてみると国連の報告では日本の電子政府ランキングは14位(1位デンマーク、2位韓国、9位米国)と評価され、日本の教育におけるICT活用状況もOECD加盟37国の中で最下位という驚きの状況です。いつの間にか日本は先進国のなかでも随分遅れをとってしまったようで "デジタル敗戦 "などと揶揄されています。行政サービスの基盤としてデジタルIDを整備することは必然と思われますが、各自治体がそれぞれのシステムをベンダーに発注しているため、システムがバラバラであることが普及の壁と指摘されています。
翻って医療界を見渡してみると類似した状況があります。どこの医療機関からでも患者さんの治療歴や検査結果が同じ電子カルテを用いてアクセスできれば随分と便利で有用だと思うのですが、これまでベンダーが独自規格の電子カルテの開発を進めてきたため医療機関ごとのデータに互換性がないのが現況です。一方、CT等の医用画像の分野では2000年頃から標準規格"DICOM"に準拠した商品開発をトップベンダーが決断したため、今では多くの医療機関で互換性のある"DICOM"による画像情報が使われています。電子カルテも統一規格ができれば理想的ですが、厚労省は乱立したベンダーに統一された電子カルテを要求するのは現実的ではないと判断しています。代替案として異なる電子カルテ同士で統一されたデーター連携仕様であるHL7FHIR(Fast Healthcare Interoperability Resources)の普及が候補に挙がっています。HL7FHIRは既に米国、英国、オランダでは電子カルテの医療情報の標準仕様として実装され積極的に活用されており日本も追従する方針のようです。もちろん取り扱う医療情報の範囲や共通の医療コードの設定など解決しなければ問題は多いですが、国民・患者一人一人の医療データーを集中的に管理・流通することで医療情報の共有化が進めば患者治療に役立つのみならず医療費抑制にも寄与できるかもしれません。その際にはマイナンバーカードが医療情報にアクセスする鍵の役割を果たすので、その普及は必須です。
マイナンバーカードの普及や電子医療記録の標準化の先にはPHR(Personal Health Record、個人健康記録)やEHR(Electronic Health Record、電子健康記録)などの普及が視野に入っています。馴染みのない略語ですが、PHRは患者自身が自分の健康を管理することを目的とした健康記録のことを指しています。われわれは "母子健康手帳"にはじまり"疾病管理手帳"、"お薬手帳"、健康診断の結果、体重や血圧などの身体情報や生活習慣など数々の記録を持っています。PHRは国民個人の記録としてこれらの情報を一括に管理していく仕組みです。
PHRが個人の健康記録であることに対して、EHRは前述した電子医療記録の標準化が普及した環境下で医療機関が実施した検査や治療の医療情報記録を1病院だけでなくそれぞれの医療機関の間で共有するシステムです。クラウドにあるEHRに各病院の医療情報記録の蓄積が可能となり、医療機関は患者治療の際にEHRやPHRから患者情報を得ることができるようになります。
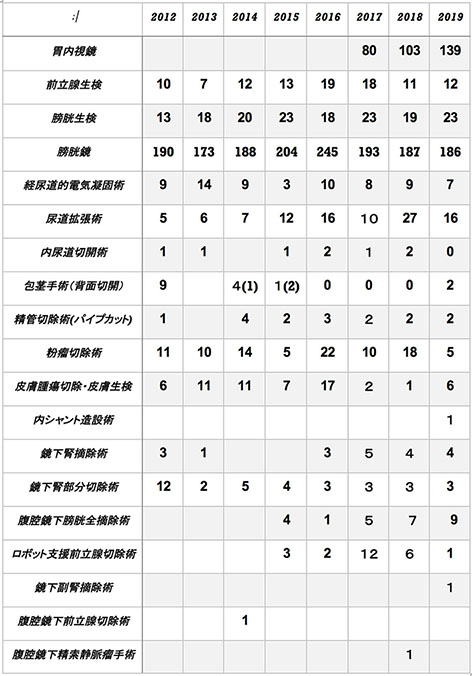
厚生労働省の医療施設調査によると、電子カルテの普及率は一般病院全体で約47%、一般診療所で42%と意外に低い数字でした。我が国は電子医療記録の標準化の推進とともに、まずは医療現場でのICT導入にさらなる加速が必須です。今後、オンライン診療や電子処方箋などICTを利用した医療システムが普及していきますが、我々は日進月歩の医療DX(デジタルトランスフォーメーション)を活用して患者さんにより良い医療を提供していかなければなりません。





 .
.